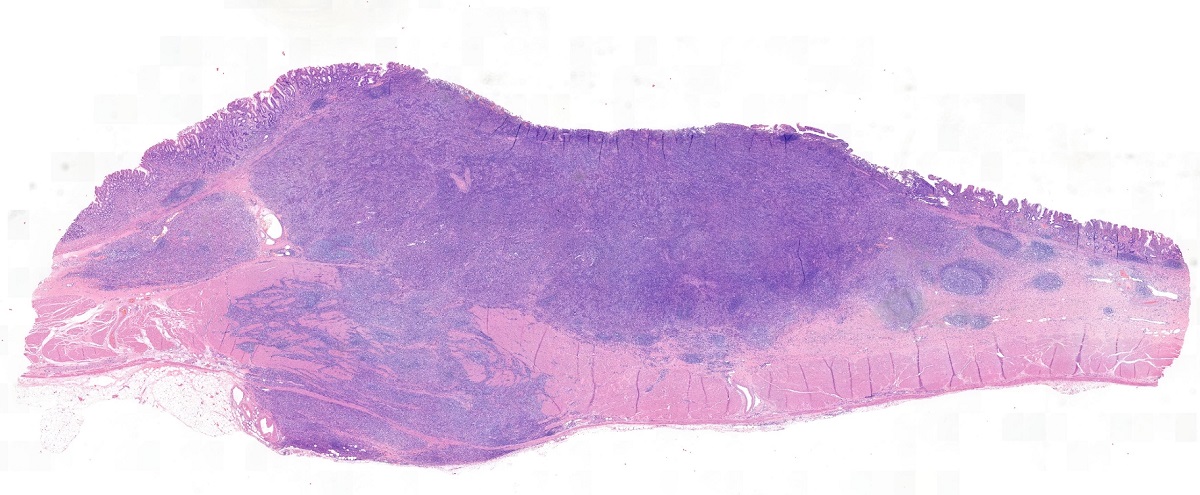
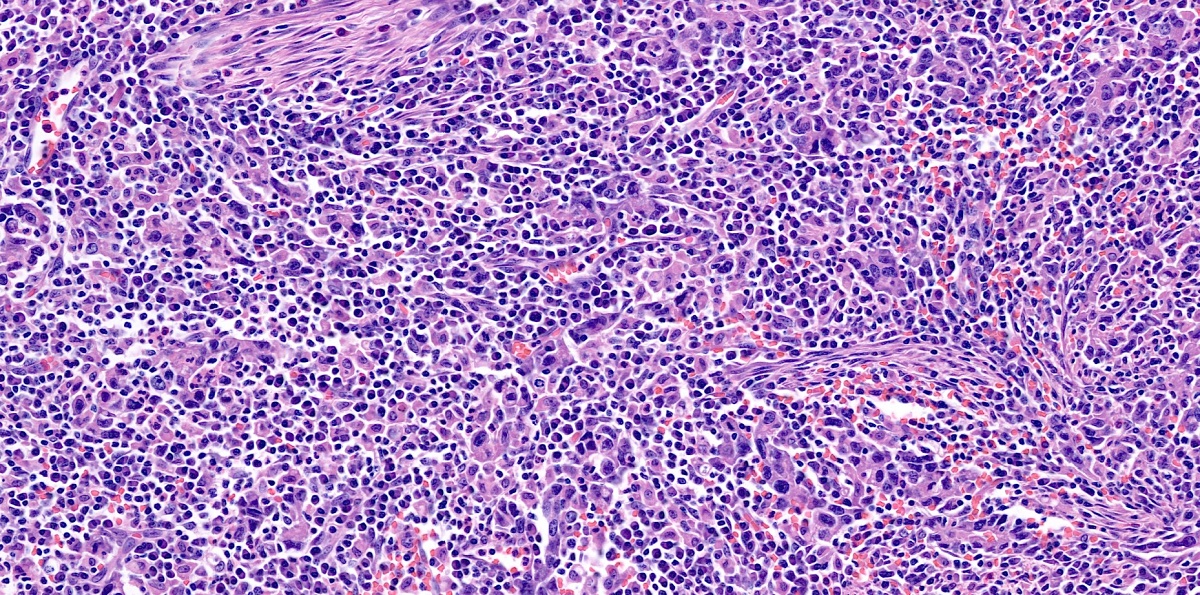
Lymphoepithelioma-like carcinoma(LELC)는 비인두암과 조직학적으로 유사하고, 림프구성 간질을 가진 미분화된 위종양입니다. Epstein-Barr 바이러스와의 연관성도 언급되고 있습니다. LELC은 식도, 위, 담관, 타액 선, 폐, 자궁, 피부 등에서 발생합니다.
위 LELC는 전체 위암의 l-4%를 차지하는데 조기위암의 경우 IIa + IIc형이 많으며 진행성 위암의 경우 Borrmann type IV 형이 많다고 합니다. 병리학자들은 medullary carcinoma로 부르기도 합니다. 조기위암의 형태로 나타날 경우는 일반적인 조기위암과 예후가 비슷하나 진행성 위암의 형태를 취할 경우 일반적인 진행성 위암에 비하여 예후가 훨씬 좋은 것으로 알려져 있습니다. 점막하 종양의 형태로 나타나는 경우도 있어 주의가 필요합니다. 85%는 EBV 양성인데, EBV 음성인 경우는 상대적으로 예후가 나쁩니다.
병리 소견 (https://www.pathologyoutlines.com/)
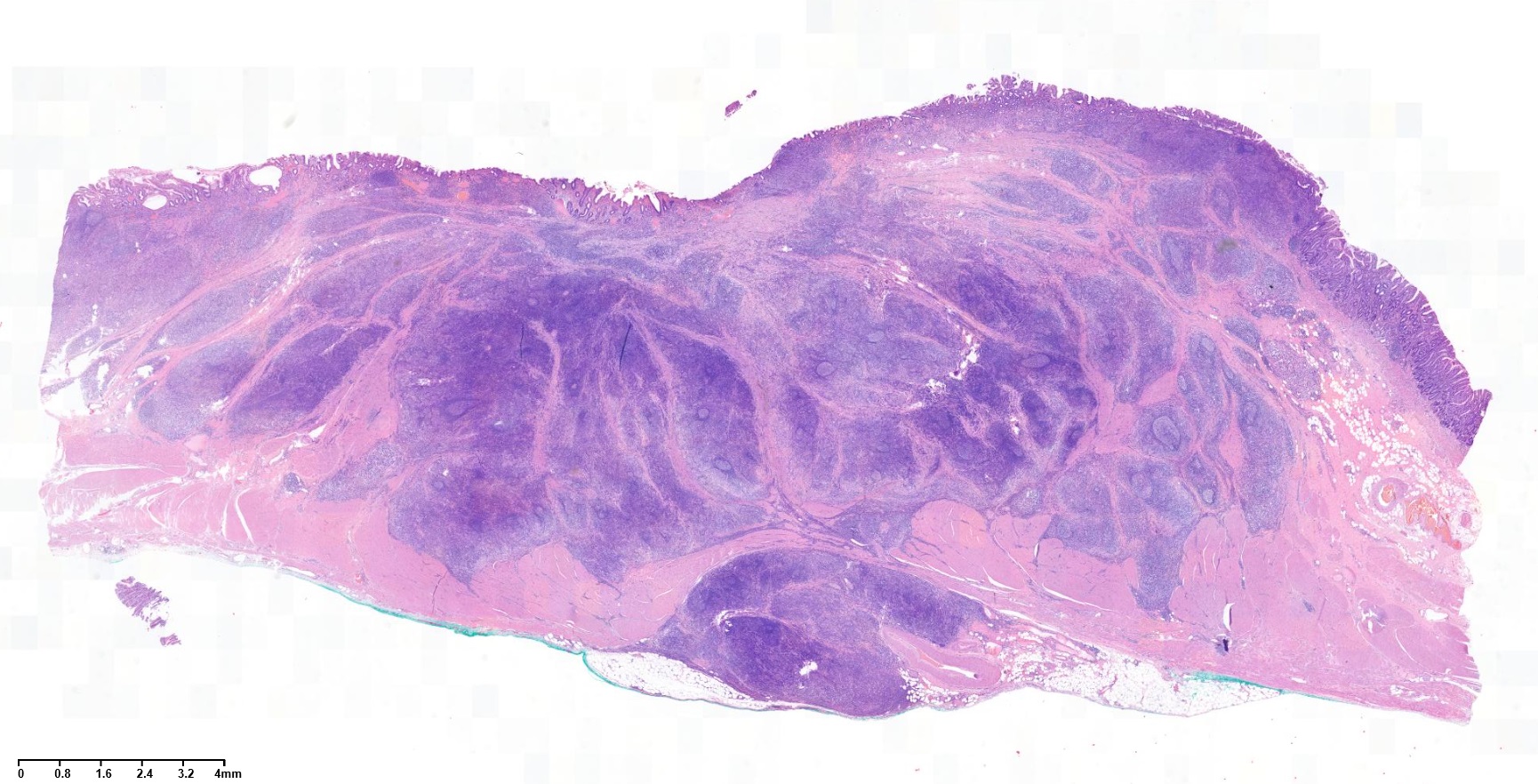
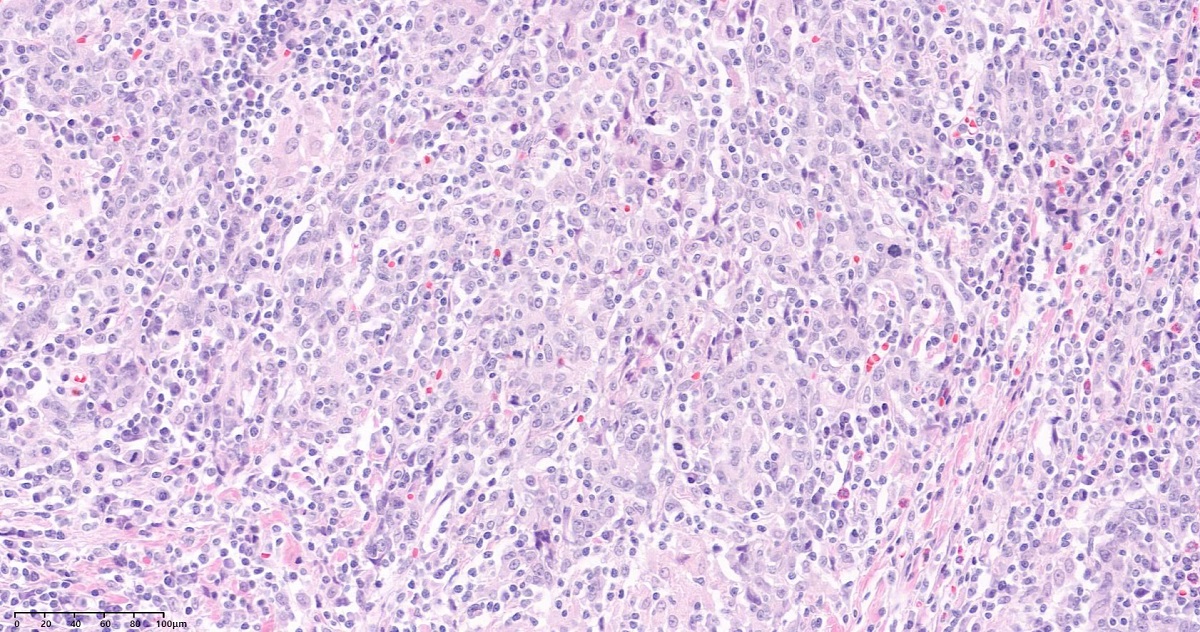
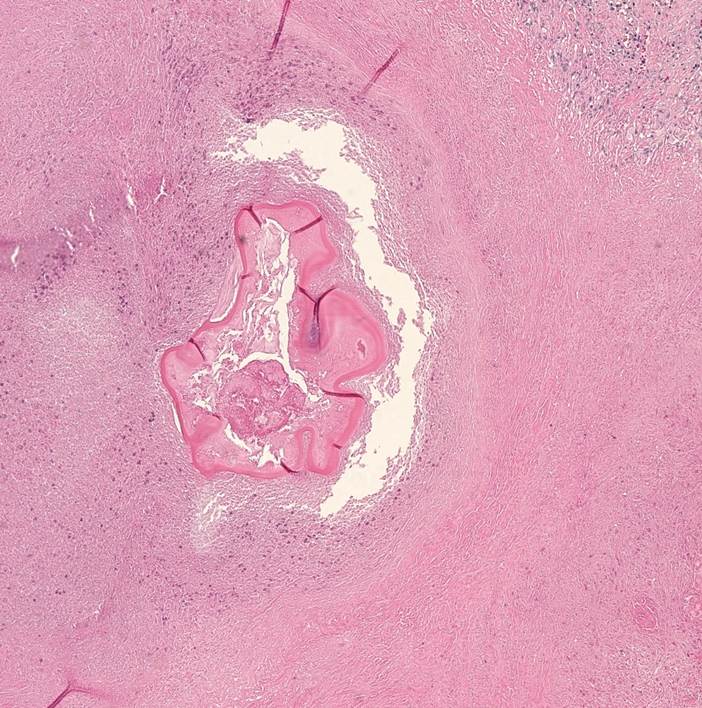
- Dense lymphoid infiltrate in a nondesmoplastic stroma reminiscent of lymphoid tissue (mean 500 tumor infiltrating lymphocytes per high power field)
- Tumor cells are large and oval, contain vesicular to clear nuclei, have prominent nucleoli and abundant eosinophilic cytoplasm with poorly defined cell borders
- Neoplastic cells are arranged primarily in microalveolar, thin trabecular and primitive tubular patterns uniformly distributed throughout the lymphoid stroma
- Discrete areas of glandular differentiation may be seen
- Small lymphocytes can also infiltrate into cancer cell nests
- Epithelioid granulomas are sometimes observed within the lymphoid stroma
- May rarely show osteoclast-like giant cells
오래된 저널 하나 소개합니다.
Lymphoepithelioma-like carcinoma of the stomach: a subset of gastric carcinoma with distinct clinicopathological features and high prevalence of Epstein-Barr virus infection (Hepatogastroenterology 1999)
METHODOLOGY: Of 379 patients with gastric adenocarcinoma, from 1993 to 1996, 6 of them with lymphoepithelioma-like carcinoma of stomach were retrospectively studied.
RESULTS: Five patients were females and one patient was male. Their age ranged from 51-75 years with a mean age of 61.5 years. Endoscopically, 2 patients were initially diagnosed as early gastric cancer and the other 4 were diagnosed as advanced gastric cancer. Three patients had tumors located in the lower third of the stomach, while the other three tumors were located in the middle and upper third. Two tumors invaded into the serosal layer and the other four lesions were confined at submucosal and muscular layers. Using the in situ hybridization method, all 6 patients (100%) had positive nuclear Epstein-Barr virus-encoded small RNA signals in the tumor cells but not in the surrounding lymphoid stroma and non-neoplastic gastric mucosa. Helicobacter pylori was found in 4 (66.7%) of the cases. The mean follow-up period of the 6 patients was 27 months. Five patients were free of the disease. Lymph node involvement and mesenteric implantation was noted in one patient in which cancer recurred 1 year after gastrectomy.
CONCLUSIONS: Lymphoepithelioma-like carcinoma of stomach in this study revealed a female predominance, preferential localization in the proximal part of the stomach, better prognosis, and a high association with Epstein-Barr virus infection.
Korean J Gastrointest Endosc 2010 - 삼성서울병원에서 보고하였던 증례
2019년 WHO 분류에 기술된 병리 소견: lymphoepithelioma-like carcinoma is considered to be a distinct subtype of undifferentiated carcinoma. It is characterized by a sheet-like arrangement of large epitheloid cells with prominent nuclei and indistinct borders. The tumor is surrouded by a characteristic inflammatory infiltrate that is rich in lymphocyte and plasma cells.
 3. EBV positive lymphoepithelioma-like carcinoma. EBV 양성 림프양상피종양 암종
3. EBV positive lymphoepithelioma-like carcinoma. EBV 양성 림프양상피종양 암종
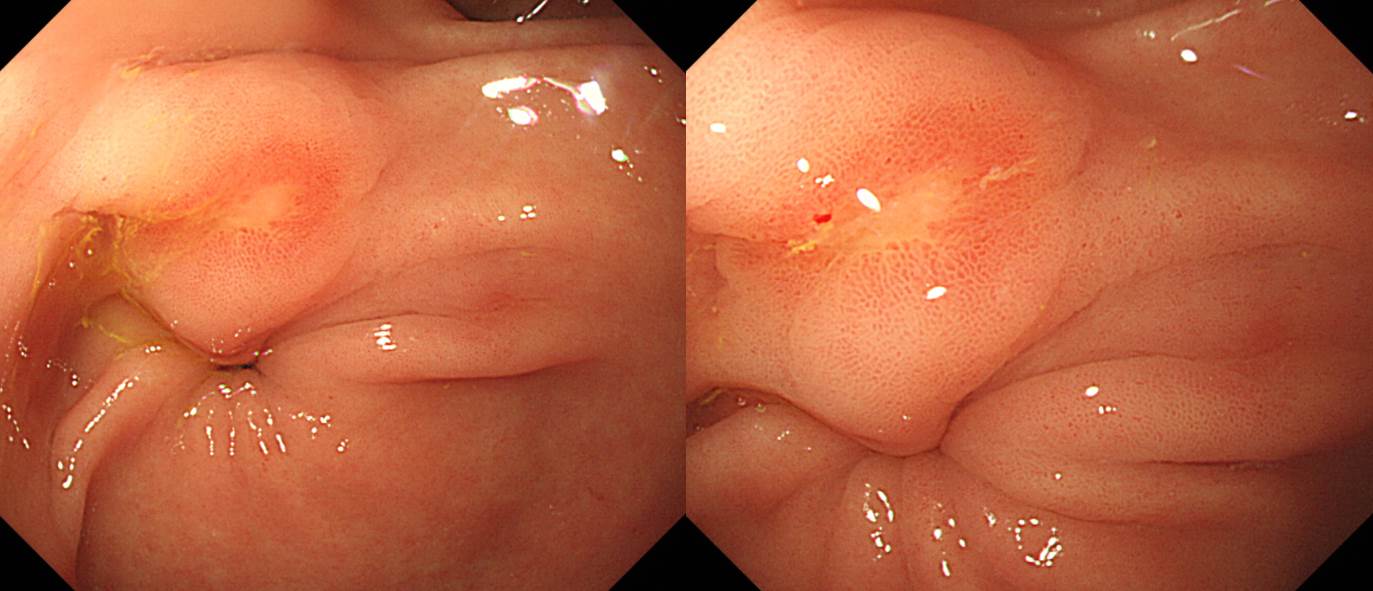
1. Location : upper third, center at cardia (Siewert III)
2. Gross type : Borrmann type 2
3. Histologic type : Medullary carcinoma (lymphoepithelioma-like carcinoma)
4. Histologic type by Lauren : indeterminate
5. Size : 2.2x2.2 cm
6. Depth of invasion : invades muscularis propria
7. Resection margin: free from carcinoma, safety margin: proximal 1.4 cm, distal 2 cm
8. Lymph node metastasis : no metastasis in 52 regional lymph nodes
9. Lymphatic invasion : not identified
10. Venous invasion : not identified
11. Perineural invasion : not identified
12. Result of in-situ hybridization: Epstein-Barr virus: Positive
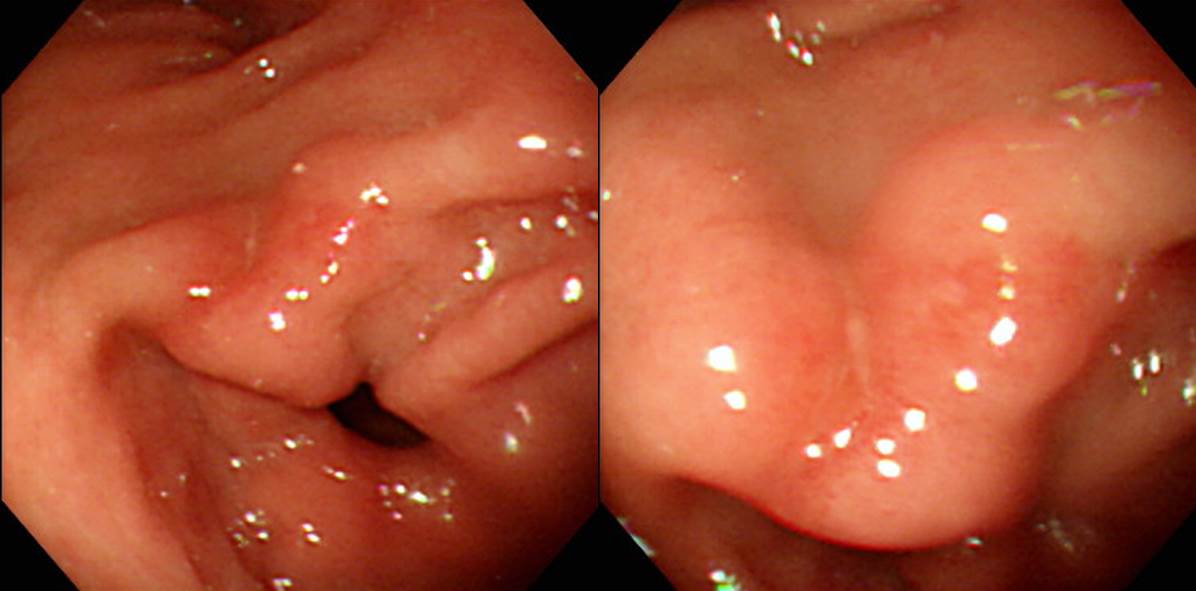
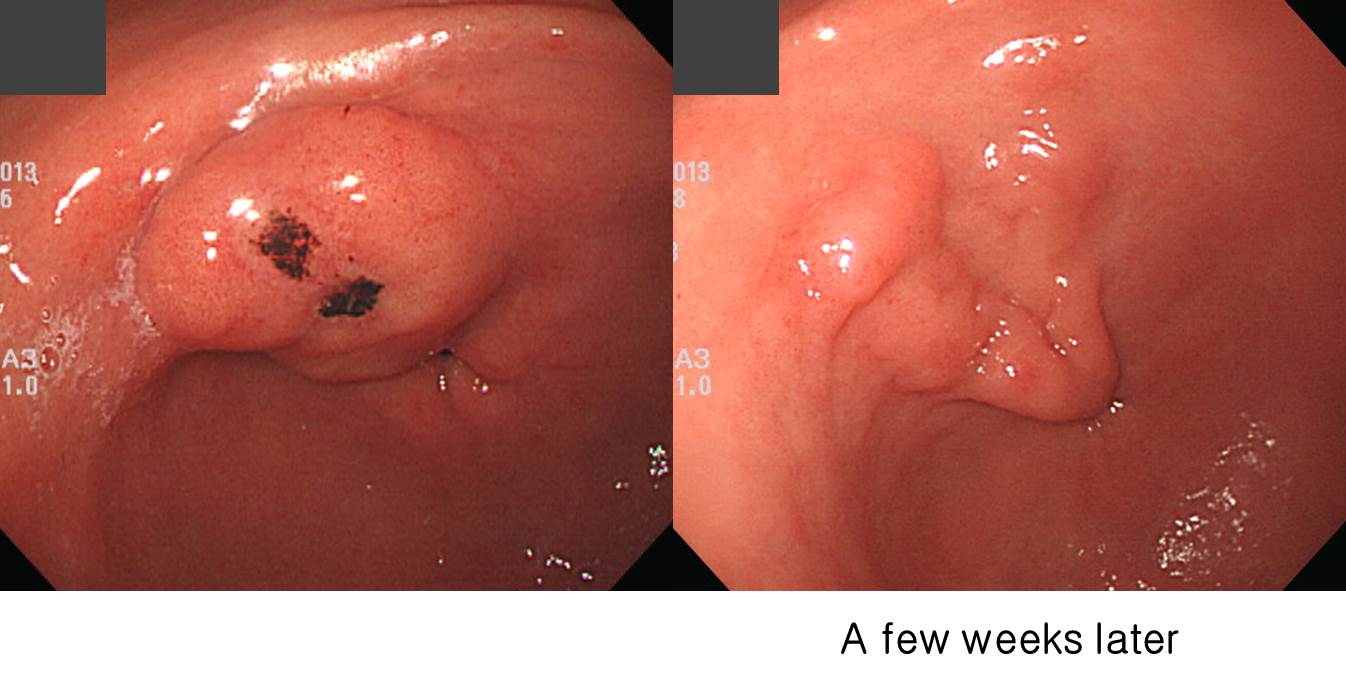
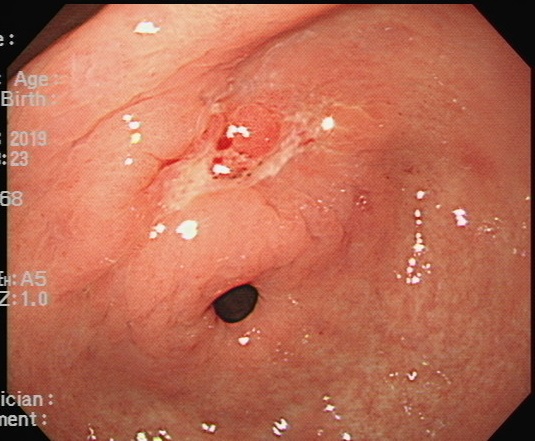
조직검사에서는 poorly differentiated adenocarcinoma였고 EUS에서 SM invasion이 뚜렷했습니다.
Stomach, subtotal gastrectomy:
. Early gastric carcinoma
1. Location : lower third, Center at proximal antrum and anterior wall
2. Gross type : EGC type IIc
3. Histologic type : lymphoepithelioma-like carcinoma
4. Histologic type by Lauren : mixed
5. Size : 1.8x1.4 cm
6. Depth of invasion : invades submucosa (sm3) (pT1b)
7. Resection margin: free from carcinoma, safety margin: proximal 1 cm, distal 8.7 cm
8. Lymph node metastasis : no metastasis in 34 regional lymph nodes (pN0)
9. Lymphatic invasion : not identified
10. Venous invasion : not identified
11. Perineural invasion : not identified
12. AJCC stage by 7th edition: pT1b N0
13. Epstein-Barr virus : positive
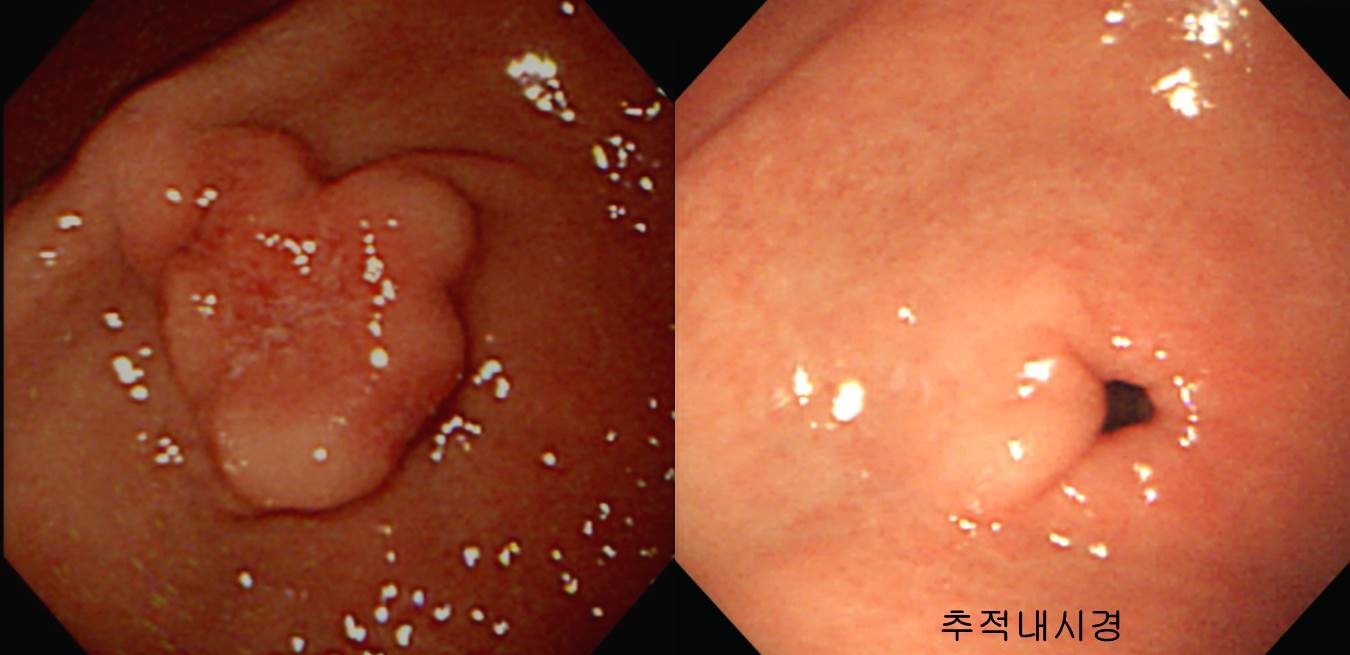
Stomach, subtotal gastrectomy:
. Early gastric carcinoma
1. Location : middle third, Center at body and posterior wall
2. Gross type : EGC type IIb
3. Histologic type : carcinoma with lymphoid stroma (medullary carcinoma)
4. Histologic type by Lauren : indeterminate
5. Size : 1.8x1 cm
6. Depth of invasion : invades submucosa (sm3) (pT1b)
7. Resection margin: free from carcinoma, safety margin: proximal 1.2 cm, distal 13 cm
8. Lymph node metastasis : no metastasis in 33 regional lymph nodes (pN0)
9. Lymphatic invasion : not identified
10. Venous invasion : not identified
11. Perineural invasion : not identified
12. AJCC stage by 7th edition: pT1b N0
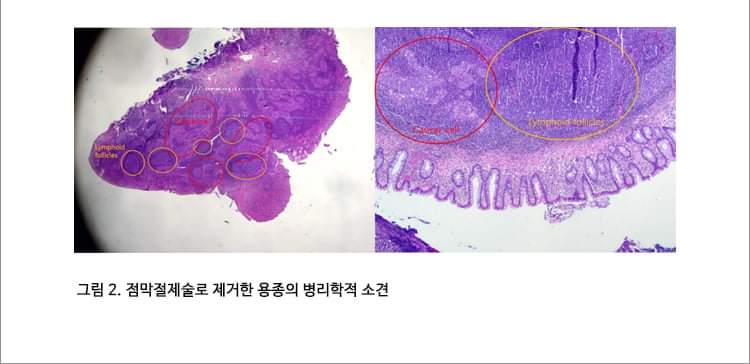
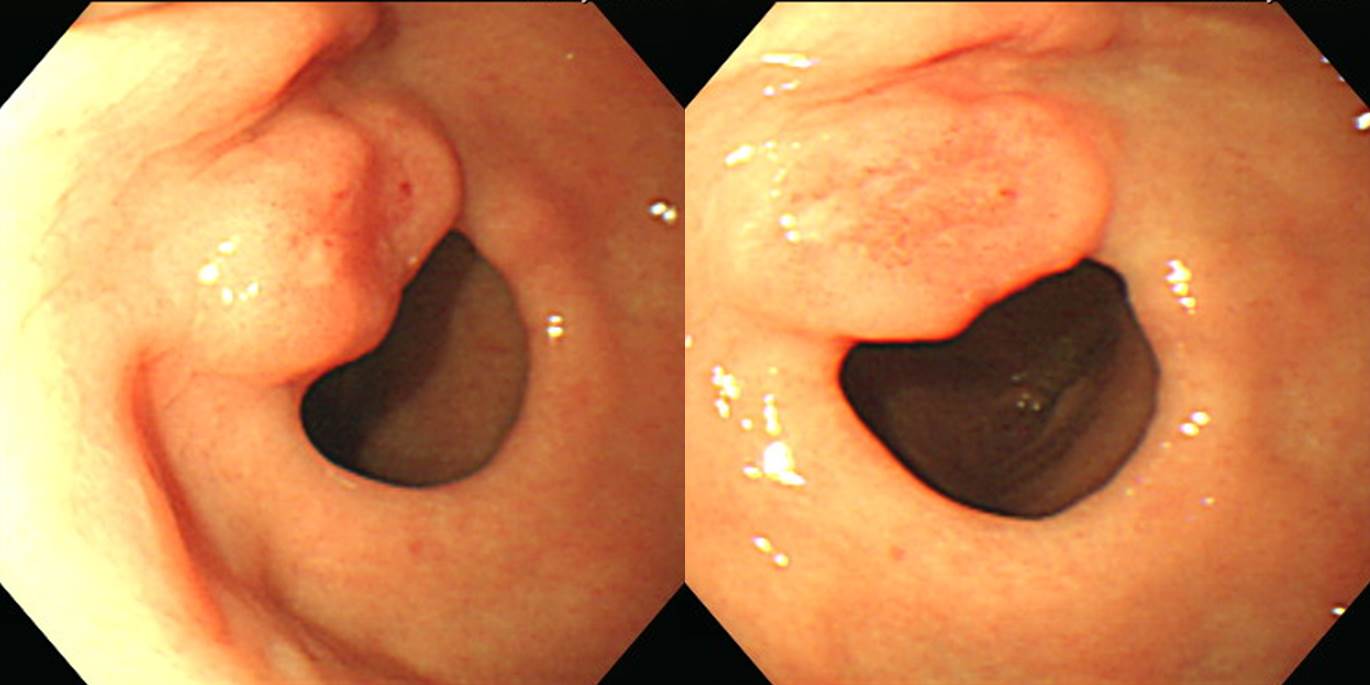
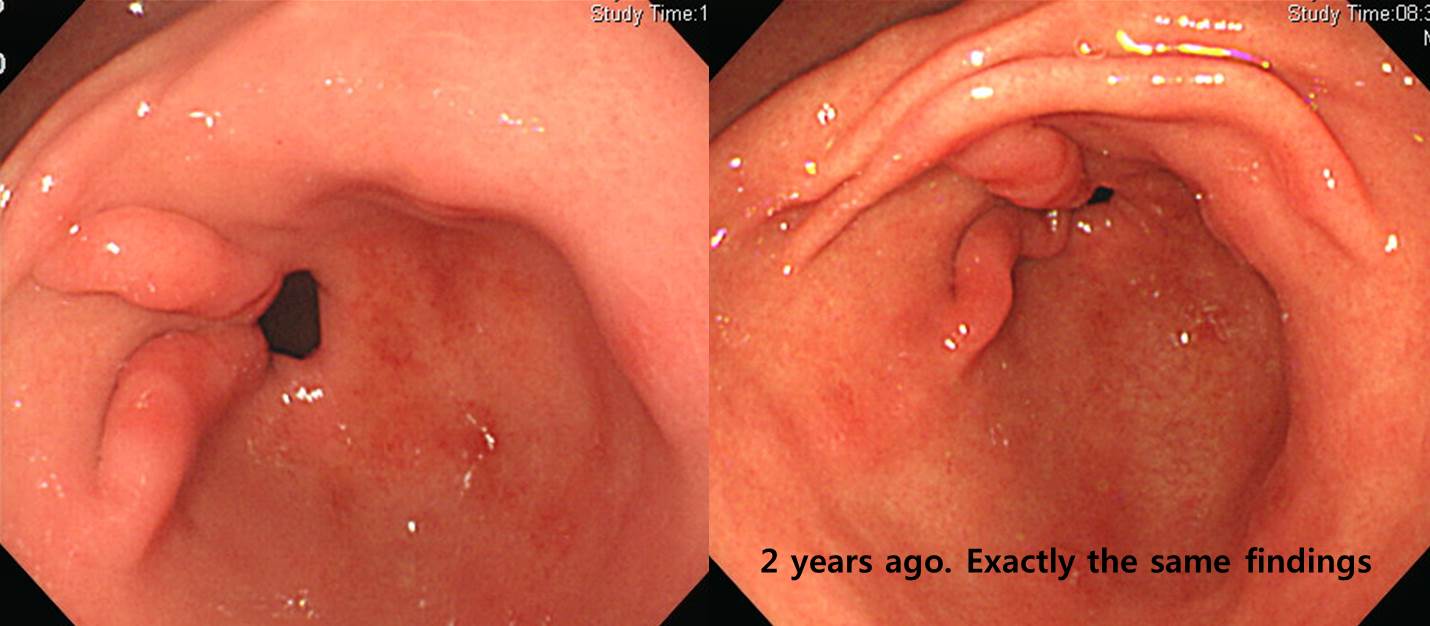
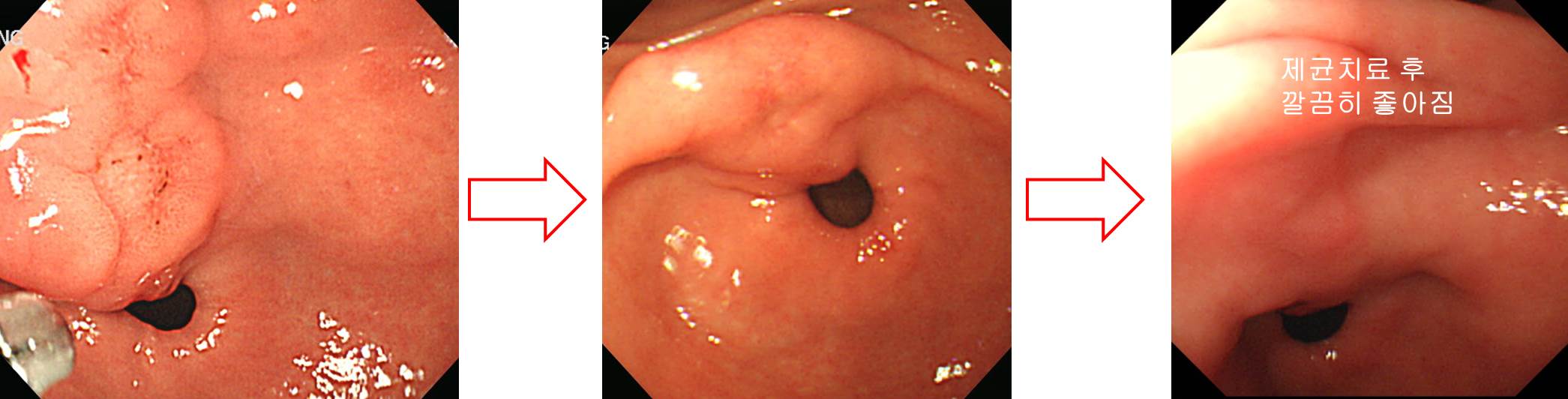
2달 간격으로 3번 내시경 검사를 받으셨고, 마지막 조직검사에서 signet ring cell carcinoma가 나왔습니다. 최종 병리는 carcinoma with lymphoid stroma로 나왔습니다. Lymphoepithelioma-like carcinoma라고 부르는 타입입니다. Lymphoid stroma 사이에 미분화조직형 위암이 박혀있는 형태이므로, 육안적으로는 SMT 비슷하게 보이고, 조직검사의 false negative가 많은 것 같습니다.
Early gastric carcinoma
1. Location : lower third, Center at antrum and greater curvature
2. Gross type : EGC type IIc
3. Histologic type : carcinoma with lymphoid stroma
4. Histologic type by Lauren : mixed
5. Size : 3.8x1.9 cm
6. Depth of invasion : invades mucosa (muscularis mucosae) (pT1a)
7. Resection margin: free from carcinoma
8. Lymph node metastasis : no metastasis in 17 regional lymph nodes (pN0)
9. Lymphatic invasion : not identified
10. Venous invasion : not identified
11. Perineural invasion : not identified
12. AJCC stage by 8th edition: pT1a N0
Nasopharyngeal cancer로 치료받던 중 PET를 시행하였는데 우연히 위암이 발견되어 수술을 받았음.
Stomach, subtotal gastrectomy: Early gastric carcinoma
1. Location : middle third, center at body and greater curvature
2. Gross type : EGC type I
3. Histologic type : lymphoepithelioma-like carcinoma
4. Histologic type by Lauren : intestinal
5. Size : 3.2x2.3x0.9 cm
6. Depth of invasion : extension to submucosa (sm2) (pT1b)
7. Resection margin: free from carcinoma, safety margin: proximal, 3.2 cm; distal, 8.8 cm
8. Lymph node metastasis : no metastasis in 36 regional lymph nodes (pN0) (0/36: lesser curvature, 0/10; greater curvature, 0/9; "1", 0/2; "3", 0/1; "4sb", 0/0; "5", 0/2; "6", 0/0; "7", 0/1; "8a", 0/2; "9", 0/6; "11p", 0/2; "12a", 0/1)
9. Lymphatic invasion : not identified
10.Venous invasion : not identified
11.Perineural invasion : not identified
 4. EBV negative lymphoepithelioma-like carcinoma. EBV 음성 림프양상피종양 암종
4. EBV negative lymphoepithelioma-like carcinoma. EBV 음성 림프양상피종양 암종
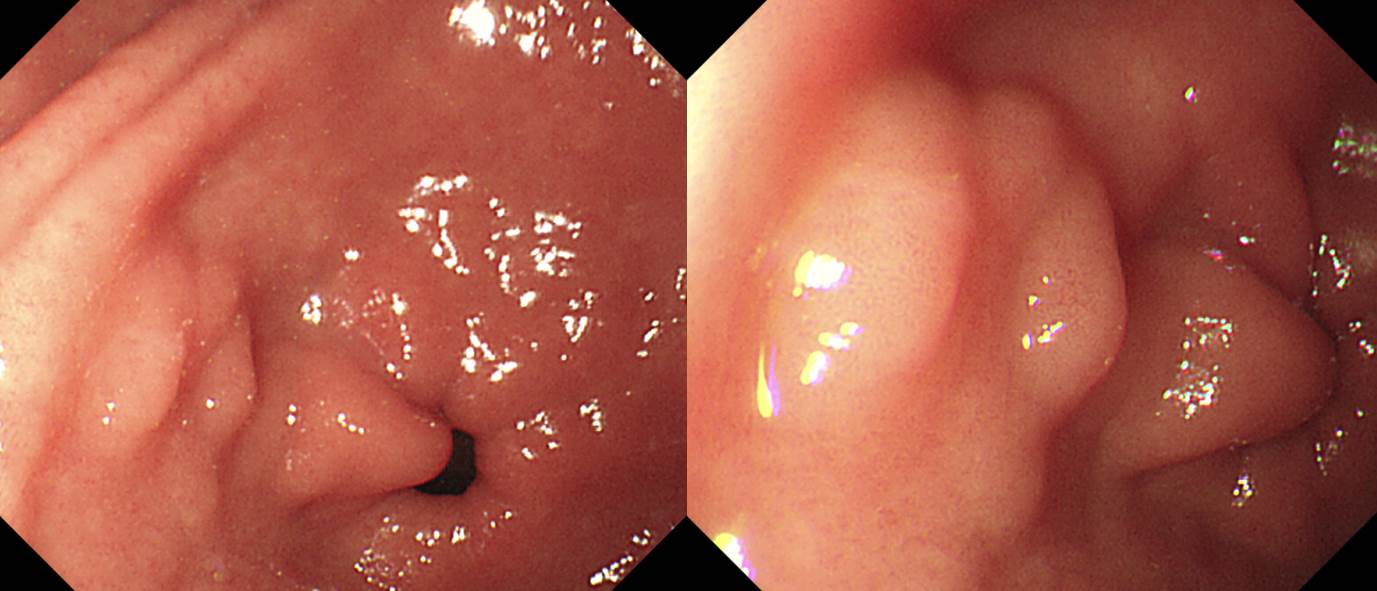
임상상 및 내시경 소견
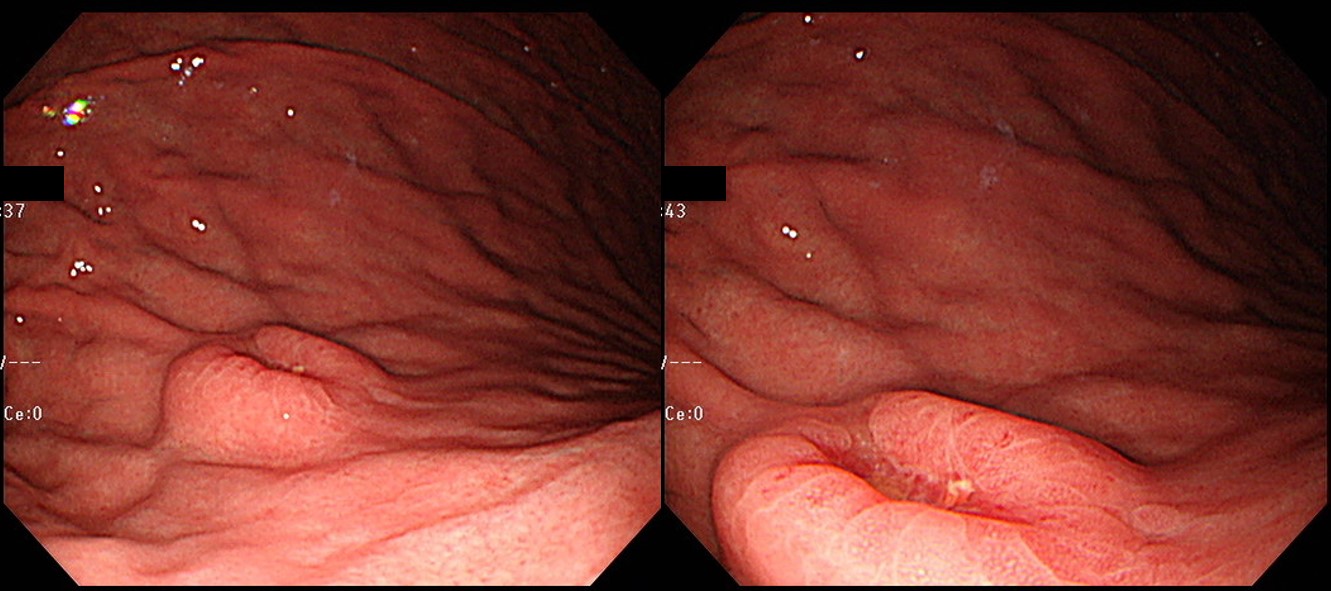
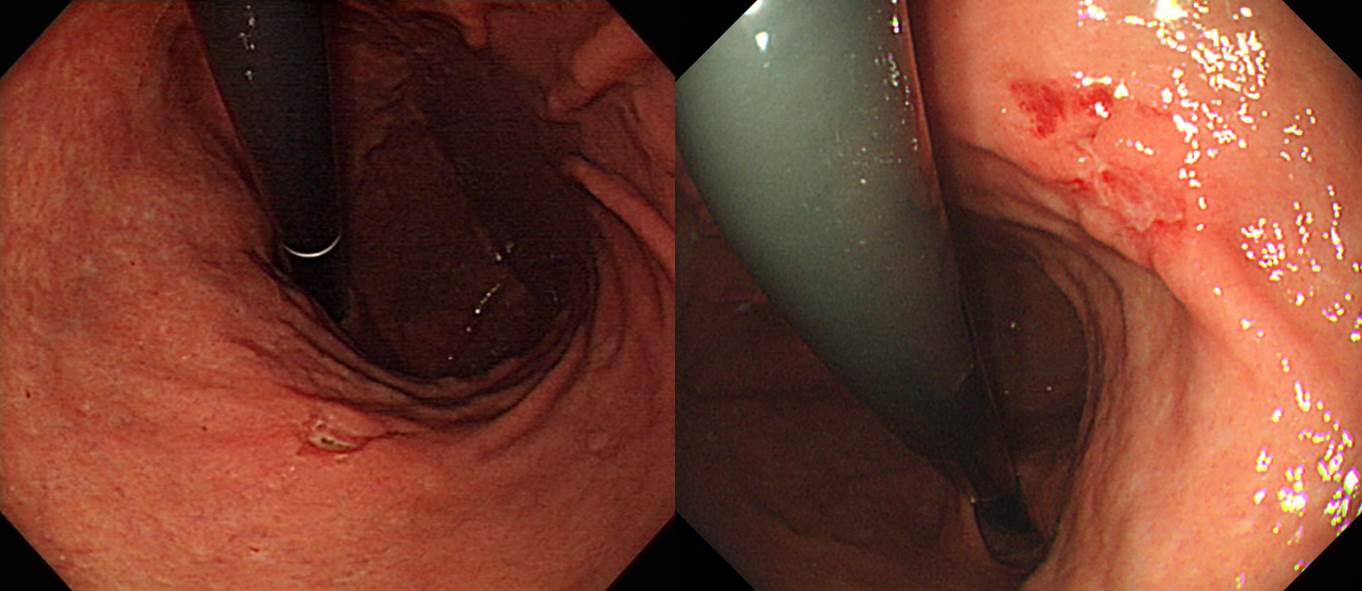
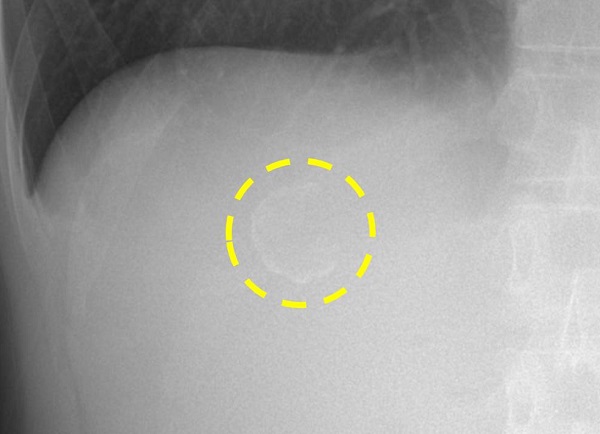
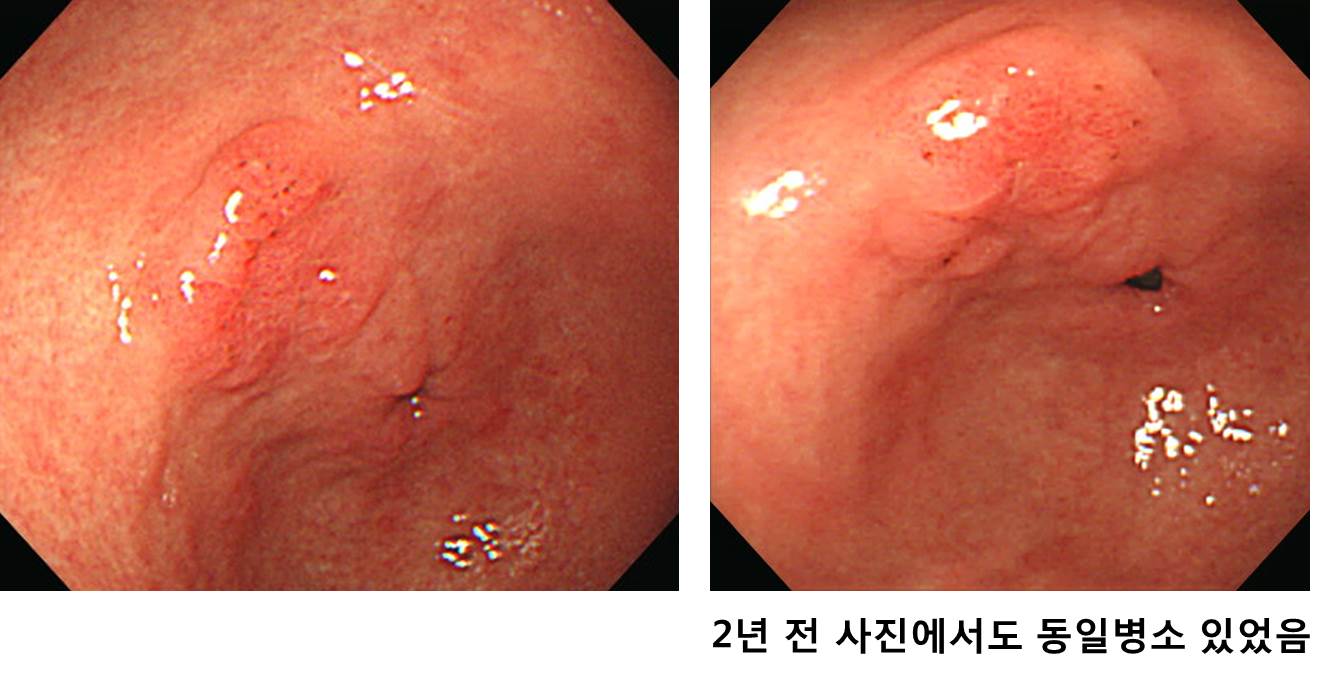
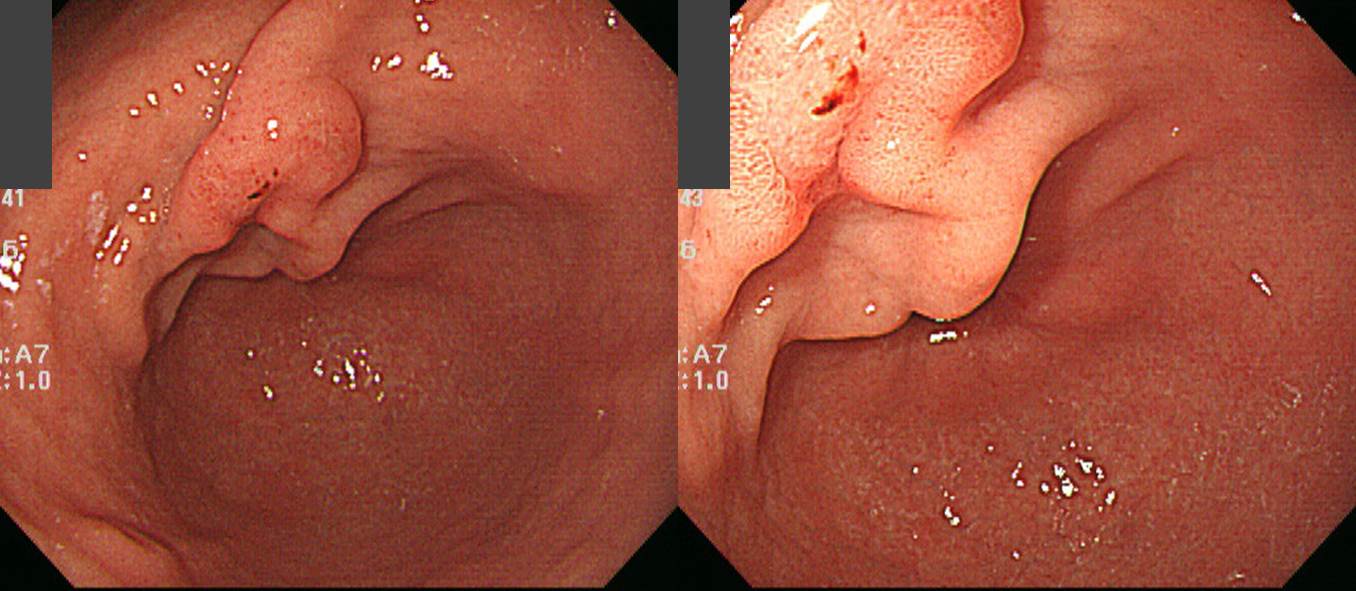
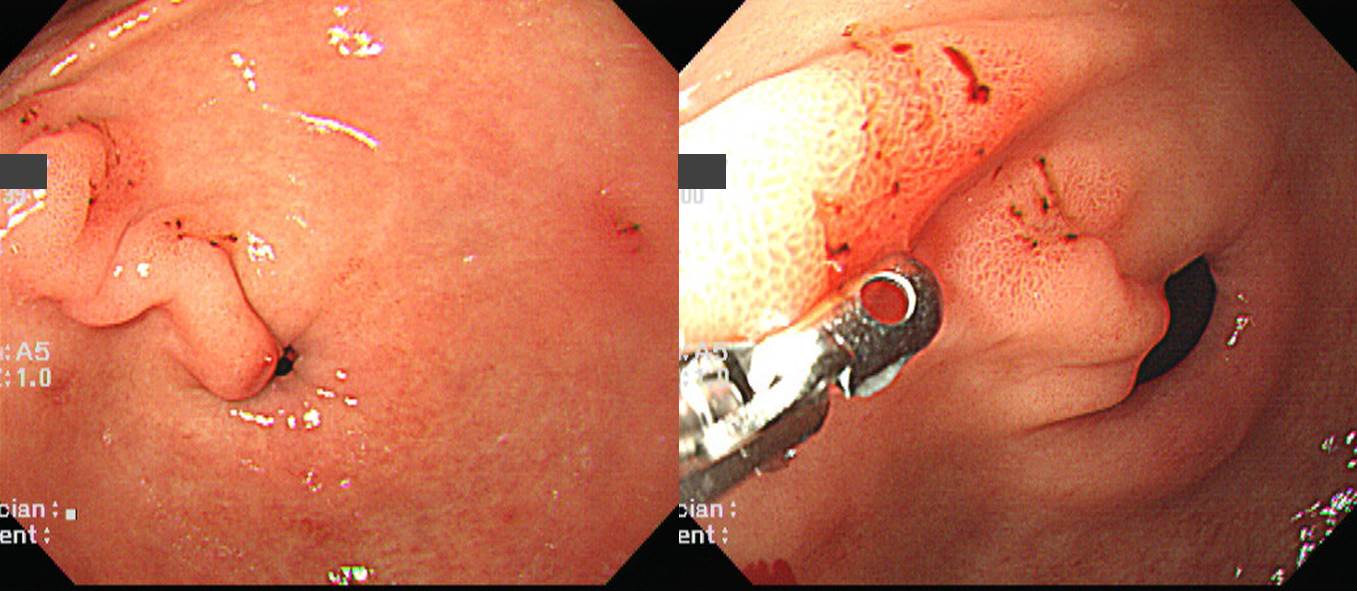
65세 남성이 건진내시경에서 발견된 위암 의심 소견으로 의뢰되었다. 조직검사 결과는 Atypical cells, suspicious for poorly differentiated adenocarcinoma였다. 내시경 재검(오른쪽 사진)에서 위체하부 소만에 4cm 크기의 융기된 병소가 있었고 중심부가 함몰되어 있었다. 이 병소의 근위부인 위체중부에 몇 개의 마치 무덤과 비슷한 1-3cm 크기의 몇 개의 융기부가 있었다. 위체하부 함몰을 동반한 융기부 조직검사는 tubular adenocarcinoma, moderately differentiated (cytokeratin AE1/AE3 positive) 였으며 이보다 근위부 점막하종양 유사한 융기부들의 조직검사는 gastritis 뿐이었다. 수술을 시행하였다.
진단 및 경과
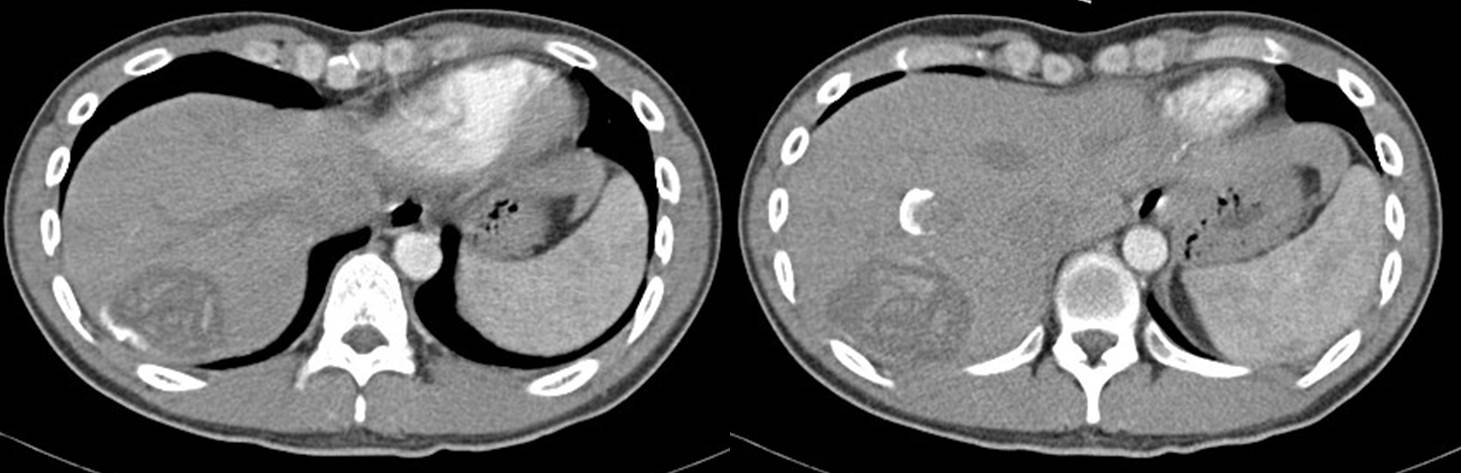
EBV negative, lymphoepithelioma-like carcinoma. 수술장에서 subtotal gastrectomy 계획으로 위를 절제하였으나 검체 확인 시 proximal margin이 1cm 정도였으며 식도위접합부와 가까워 total gastrectomy로 전환하였다. 병리 결과 advanced gastric cancer, lymphoepithelioma-like carcinoma, Lauren indeterminate, 5x8x4.8cm, penetrated subserosal connective tissue, resection margin negative, no lymph node metastasis out of 40이었다 (AJCC 8th pT3NO). 궤양부 이외는 정상점막 아래로 넓게 침윤을 보였다. Epstein-Barr virus 음성이었다.
해설
Lymphoepithelioma-like carcinoma는 조직학적으로 비인두암과 유사하고 림프구성 간질을 가진 미분화된 위종양으로 SMT-like cancer 중 하나이다. 예후는 일반적인 위암보다 좋다. 본 증례처럼 EBV 음성인 예는 상대적으로 예후가 나쁘다 (Min. Gastric Cancer 2016).
2022년 3월 KASID 교육자료. 설명 중 합포체는 syncytium을 말함 (세포 융합으로 나타나는 다핵성 세포)