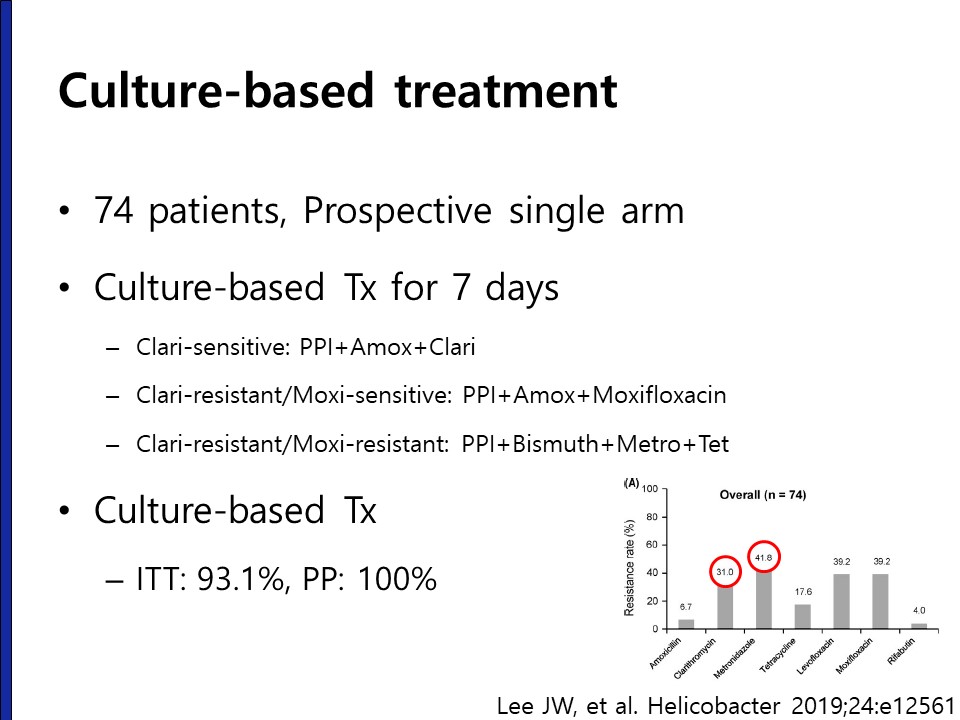
항생제 감수성 기반 치료는 배양 후 항생제 감수성을 확인하고 그 결과에 따라 치료하는 방법인데 가장 이상적이지만 매우 복잡하고 널리 적용하기 어렵습니다. Routine으로 배양과 항생제 감수성 검사를 할 수 있는 기관이 거의 없기 때문입니다. 대신 PCR을 이용하여 clarithromycin 감수성 유전자 검사 결과에 따라 clarithromycin을 넣고 빼는 방법이 쓰이기도 합니다.
[2024-11-9] Tailored treatment 맞춤치료가 정말로 유용한가?
헬리코박터 제균치료에 있어서 항생제 내성 검사를 통한 맞춤치료(tailored treatment)가 내성 검사 없이 진행하는 경험치료보다 우월한지는 명확하지 않습니다. 맞춤치료가 더 좋다는 논문은 너무 많습니다. 그러나 차이가 없다는 논문도 소수 발표되고 있습니다. 30년간 헬리코박터를 치료해 온 개인적 경험으로는 차이가 없는 것 같습니다.
이에 대한 근본적인 답을 찾기 위하여 국내의 큰 병원 두 곳에서 매우 엄밀한 연구방법을 적용한 임상연구가 진행되었습니다 (United European Gastroenterol J 2024). Positive 결과를 낸 것은 아니었으므로 다소 지명도가 떨어지는 저널에 발표되었지만 그 임상적 의의는 대단합니다. Key summary의 일부를 옮깁니다.
Key summary (United European Gastroenterol J 2024)
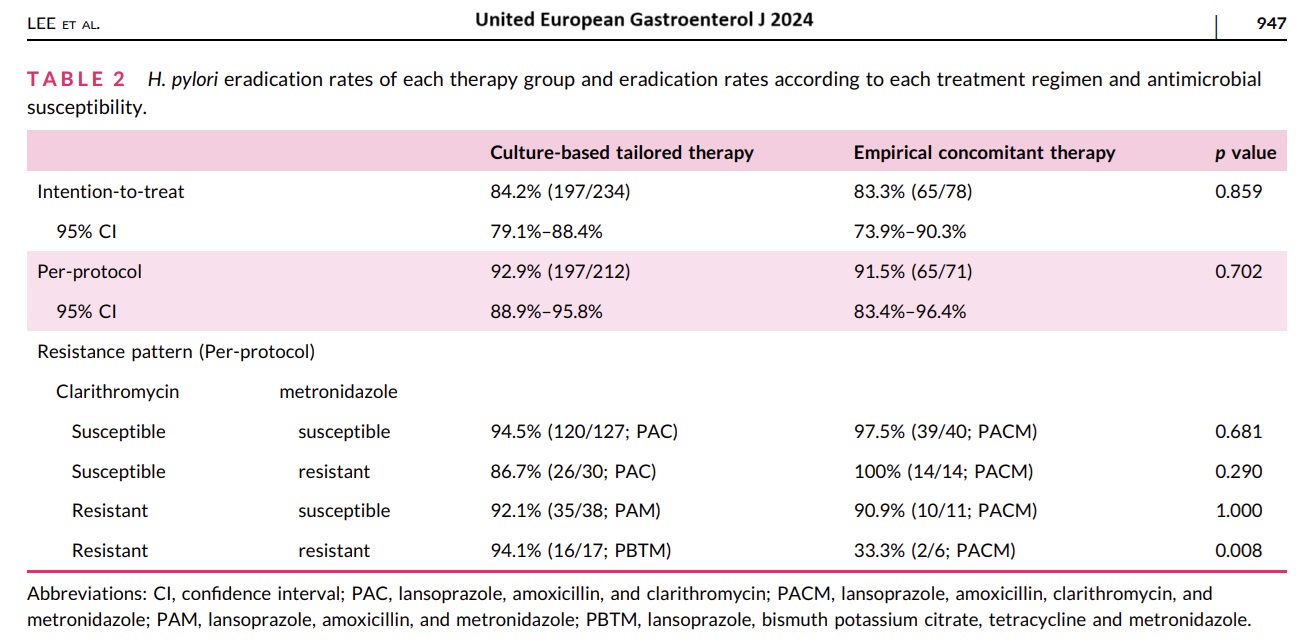
1. The culture-based susceptibility-guided tailored therapy was not superior to the locally effective empirical concomitant therapy in terms of eradication rate as the first-line treatment for H. pylori (92.9% and 91.5% by per-protocol analysis, respectively).
2. All adverse events were grade 1 or 2 based on Common Terminology Criteria for Adverse Events (CTCAE) and the incidence was significantly lower in the tailored group than in the concomitant group. However, the proportion of patients discontinuing treatment for adverse events was comparable between the two groups (2.6% for the concomitant group and 2.1% for the tailored group).
세부 데이타는 아래와 같습니다. 전체는 물론이고 clarithromycin과 metronidazole 모두 저항성인 경우를 제외하면 항성제 내성에 따른 subgroup에서도 차이가 없었습니다.
Discussion에서 저자들은 이렇게 말하고 있습니다. 전적으로 동의합니다. "Practically speaking, empirical concomitant therapy can be preferred in clinical practice for its relative simplicity and comparable eradication rate, especially in areas where the prevalence of dual resistance to clarithromycin and metronidazole is less than 15%, such as Korea, US, and Europe." 다만 처음부터 concomitant therapy를 써야하는지는 다소 의문입니다.


댓글 없음:
댓글 쓰기